O PBM (Programa de Benefício em Medicamentos) tem ganhado espaço nas discussões sobre saúde no Brasil, e não por acaso. Afinal, o que acontece quando o acesso a medicamentos falha? O tratamento se interrompe. E quando isso acontece, os efeitos aparecem rápido: piora clínica, mais afastamentos, aumento de custos assistenciais.
Mas por que algo aparentemente simples, como comprar um medicamento, ainda é um obstáculo para tanta gente? Em muitos casos, o problema está no custo, na falta de continuidade ou até na dificuldade de acesso à rede certa. E aí surge um efeito em cadeia: o paciente começa o tratamento, mas não consegue manter. Resultado? A saúde se deteriora e o sistema inteiro sente o impacto.
É justamente nesse ponto que o PBM entra em cena. Com o apoio de tecnologia e dados, o modelo organiza essa jornada de ponta a ponta, conectando indústria, farmácias, empresas e pacientes em um fluxo mais eficiente. Na prática, isso significa menos fricção no acesso, mais regularidade no tratamento e decisões baseadas em informação real.
Ao longo deste artigo, você vai entender como o PBM funciona no dia a dia, qual é o impacto direto na adesão aos tratamentos e de que forma empresas e gestores de saúde podem usar esse modelo para melhorar resultados, tanto clínicos quanto financeiros.
5 principais aprendizados
- A adesão ao tratamento de hipertensão no Brasil ainda é baixa, com apenas 30% dos pacientes seguindo corretamente a terapia, o que aumenta o risco de complicações como infarto e AVC.
- O custo dos medicamentos segue como uma barreira relevante, mas o Benefício Farmácia reduz esse impacto, com economia média próxima de 59% para os usuários.
- O uso de dados permite identificar padrões de comportamento e agir de forma preventiva, evitando que o paciente interrompa o tratamento.
- A integração entre BF, PBM e PSP estrutura um ecossistema de cuidado que combina acesso, dados e acompanhamento contínuo.
- Os resultados indicam avanço na adesão ao tratamento, que passa de 30% para 52% entre beneficiários, com aumento de 73% na efetividade do cuidado.
Mapa de conteúdo
- O que é PBM e como funciona o Programa de Benefício em Medicamentos
- Como acessar o PBM e utilizar o benefício
- Como o PBM conecta indústria, farmácias, operadoras e empresas
- Como o PBM transforma acesso em adesão e resultado em saúde
- Benefícios do PBM para empresas, indústria e farmácias
- PBM nas farmácias: como adotar e operar
- O papel dos dados e da tecnologia no PBM
- PBM no Brasil e no mundo: cenário e tendências
- FAQ PBM
- Conclusão
 O que é PBM e como funciona o Programa de Benefício em Medicamentos
O que é PBM e como funciona o Programa de Benefício em Medicamentos
Antes de olhar para a operação, vale alinhar o conceito. Quando a gente fala em PBM, estamos falando de uma forma organizada de viabilizar o acesso a medicamentos, com regras claras, tecnologia e integração entre diferentes agentes do setor. Mas o que isso significa, na prática? E como esse modelo se estrutura no dia a dia?
O que significa PBM (programa de benefício em medicamentos)
PBM vem de Pharmacy Benefit Management, ou Programa de Benefício em Medicamentos. Trata-se de um modelo que organiza o acesso a medicamentos a partir de acordos, tecnologia e critérios definidos.
Na prática, a compra se torna um processo contínuo. Existe uma rede conectada que envolve indústria farmacêutica, farmácias e empresas, permitindo que o paciente encontre melhores condições de acesso ao tratamento.
Além disso, cada transação gera dados. Esses registros ajudam a entender padrões de consumo, frequência de uso e continuidade do tratamento. Por isso, o PBM também contribui para a gestão em saúde.
Tudo começa com a prescrição médica. Em seguida, o paciente é identificado dentro de um programa elegível, geralmente por CPF ou vínculo com empresa ou operadora. No momento da compra, o sistema reconhece esse vínculo e aplica automaticamente o benefício, seja na forma de desconto ou subsídio.
Ao mesmo tempo, a transação é registrada. Com isso, cada compra passa a compor uma base de dados que permite acompanhar a regularidade do tratamento e o comportamento de uso ao longo do tempo.
O que são medicamentos PBM e quais fazem parte
Depois de entender o funcionamento, surge outra dúvida comum: quais medicamentos entram nesse modelo?
Existe uma curadoria que considera relevância clínica, perfil da população atendida e acordos com a indústria farmacêutica.
Na maioria dos casos, fazem parte medicamentos voltados para doenças crônicas, como asma, hipertensão e diabetes, além de tratamentos agudos. Também entram opções de marca e genéricos, dependendo da estratégia do programa.
Esse recorte direciona o benefício para situações em que a continuidade do tratamento faz mais diferença na saúde do paciente.
 Como acessar o PBM e utilizar o benefício
Como acessar o PBM e utilizar o benefício
Depois de entender o que é PBM e como ele funciona, vem a pergunta prática: como esse acesso acontece no dia a dia? Será que existe um processo demorado? Na maioria dos casos, não. O uso do PBM costuma seguir uma jornada simples, com validação rápida e integração com a rede de farmácias.
Como se cadastrar e consultar PBM
O acesso ao PBM geralmente está ligado a uma empresa, operadora de saúde ou programa específico da indústria farmacêutica. Então, a entrada no programa depende desse vínculo já ativo.
A identificação costuma acontecer por meio do CPF ou de outro dado associado ao benefício. A partir dessa validação, o paciente consegue consultar se participa do programa e quais medicamentos estão contemplados naquela condição.
Em muitos casos, essa conferência acontece no próprio ponto de venda ou em canais digitais. Com isso, o processo fica mais ágil e o uso do benefício se encaixa melhor na rotina.
Onde utilizar o benefício
E onde o PBM pode ser usado? Esse é um ponto importante para a experiência do paciente.
O benefício é utilizado em farmácias credenciadas à rede do programa. Quando essa rede tem boa cobertura, o acesso ao medicamento fica mais fácil e a continuidade do tratamento ganha mais consistência.
Além disso, os sistemas das farmácias costumam estar integrados ao programa. Assim, o reconhecimento do benefício acontece no momento da compra, de forma automática.
Como o desconto é aplicado na prática
Na hora da compra, a lógica também é simples. Depois da identificação do paciente, o sistema verifica as regras do programa e aplica o benefício diretamente no valor do medicamento.
Esse benefício pode variar de acordo com o medicamento, a empresa conveniada, a indústria farmacêutica e o tipo de programa. Em alguns casos, o paciente recebe um desconto parcial. Em outros, o subsídio reduz de forma mais relevante o custo final.
O ponto central está na experiência de uso. O valor já aparece ajustado no momento da compra, sem exigir etapas extras, como pedido de reembolso ou validações posteriores.
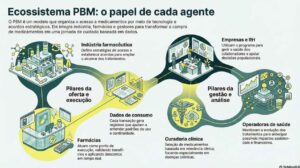
 Como o PBM conecta indústria, farmácias, operadoras e empresas
Como o PBM conecta indústria, farmácias, operadoras e empresas
Até aqui, já ficou claro como o PBM organiza o acesso e registra dados ao longo da jornada. Agora, vale ampliar o olhar. Quem sustenta esse modelo no dia a dia? E por que ele depende de tantos agentes atuando juntos?
A resposta está na forma como o PBM estrutura um ecossistema em que cada parte tem uma função bem definida, com impactos que se conectam.
A indústria farmacêutica participa ao definir estratégias de acesso para seus medicamentos. Isso inclui acordos que viabilizam condições mais acessíveis e ampliam o alcance dos tratamentos. Ao mesmo tempo, passa a ter uma leitura mais clara sobre o comportamento de consumo.
As farmácias entram como ponto de execução. É ali que o benefício se concretiza. A integração com os sistemas permite validar o acesso em tempo real e aplicar as condições previstas no programa, sem etapas adicionais para o paciente.
Já as empresas e áreas de RH atuam na gestão. O PBM entra como parte do cuidado com a saúde dos colaboradores, permitindo acompanhar padrões de uso e apoiar decisões relacionadas à saúde populacional.
As operadoras de saúde, por sua vez, se beneficiam da visibilidade sobre o uso de medicamentos. Com isso, conseguem entender melhor a evolução dos tratamentos e antecipar possíveis impactos assistenciais.
Como esse modelo gera valor de forma integrada
Mas o que acontece quando todos esses agentes operam dentro da mesma lógica? O valor aparece na conexão.
Como vimos, cada interação registrada no PBM alimenta uma base de dados que atravessa todo o ecossistema. Isso cria um fluxo contínuo de informação, que pode ser utilizado para ajustar programas, revisar estratégias e acompanhar resultados com mais precisão.
Além disso, existe uma interdependência clara entre os participantes.
A indústria amplia o acesso, a farmácia executa, a empresa acompanha e a operadora observa os desdobramentos em saúde. Quando essas partes operam de forma alinhada, o resultado deixa de ser pontual e passa a ter consistência ao longo do tempo.
Esse encadeamento é o que sustenta o PBM como um modelo funcional dentro da gestão de saúde.
 Como o PBM transforma acesso em adesão e resultado em saúde
Como o PBM transforma acesso em adesão e resultado em saúde
Depois de entender como o PBM articula indústria, farmácias, operadoras e empresas, vale olhar para o efeito mais importante dessa engrenagem. Afinal, o que realmente muda quando o medicamento entra de forma mais consistente na rotina do paciente?
O ponto central está na sequência que se forma ao longo do tratamento. Quando o acesso fica mais viável, a continuidade tende a melhorar. E, com isso, os desfechos em saúde também ganham outro ritmo.
Acesso a medicamentos como ponto de partida
Como vimos, tudo começa no momento da compra. Se o valor pesa no orçamento, a chance de adiamento cresce. Se o acesso fica mais simples, a entrada no tratamento acontece com menos interrupções.
E aí, reduzindo a barreira financeira, o PBM facilita a retirada do medicamento e ajuda a manter a jornada em movimento. Parece um detalhe? Na rotina do paciente, esse detalhe pesa bastante.
Além disso, acesso não diz respeito só ao preço. Também envolve previsibilidade. Quando a pessoa sabe onde comprar, quanto vai pagar e como usar o benefício farmácia, a chance de seguir com o cuidado aumenta.
Impacto na adesão ao tratamento
Com o acesso mais estável, a adesão deixa de depender tanto de improviso. E o que isso significa na prática? Significa tomar o medicamento na frequência indicada, pelo período recomendado e com menos pausas no meio do caminho.
Essa regularidade faz diferença, sobretudo em quadros crônicos. Hipertensão, diabetes e outras condições exigem constância. Quando o paciente interrompe o uso, o tratamento perde consistência. Quando consegue manter a rotina, o cuidado se sustenta melhor ao longo do tempo.
Por isso, o PBM no Brasil ganha espaço nas discussões sobre eficiência em saúde. Ele ajuda a criar condições mais favoráveis para que a prescrição seja seguida de forma contínua, e esse ponto altera a qualidade da jornada terapêutica.
Impacto clínico e econômico
Quando a adesão melhora, os efeitos aparecem em mais de uma frente. Do lado clínico, o acompanhamento tende a ficar mais estável, com menor risco de agravamentos evitáveis. Isso também reduz a pressão por atendimentos de urgência e internações associadas à descontinuidade do tratamento.
Do lado econômico, o reflexo chega aos custos assistenciais. Um cuidado mais regular costuma gerar menos oscilações, menos episódios agudos e uma gestão mais previsível dos recursos em saúde.
É por isso que o PBM costuma entrar nas conversas sobre acesso a medicamentos, adesão e eficiência. O programa atua no começo da jornada, só que os efeitos se estendem para todo o percurso.
 Benefícios do PBM para empresas, indústria e farmácias
Benefícios do PBM para empresas, indústria e farmácias
Quando a gente olha para o PBM, é fácil pensar primeiro no paciente. Só que o programa de benefício em medicamentos também gera efeitos concretos para quem financia, opera, distribui e acompanha essa jornada. E aqui vale uma pergunta: por que tantos agentes diferentes se interessam por esse modelo ao mesmo tempo?
A resposta está na previsibilidade. Quando o acesso a medicamentos ganha mais consistência, cada elo da cadeia passa a operar com mais clareza, menos ruído e melhores condições de decisão.
Para empresas e RHs
Para empresas e áreas de RH, o PBM ajuda a acompanhar a saúde da população de colaboradores com mais proximidade. Isso importa porque o custo assistencial costuma ser precedido por sinais, como interrupções em tratamentos contínuos, queda na frequência de retirada de medicamentos e piora no controle de doenças crônicas.
Pense em um grupo de colaboradores com hipertensão. Se a retirada de medicamentos começa a oscilar, esse movimento pode indicar perda de continuidade no tratamento. Com essa leitura em mãos, a empresa consegue orientar campanhas, ações de comunicação e iniciativas de cuidado com mais precisão.
Esse acompanhamento também contribui para o controle da sinistralidade. Quando o tratamento segue com mais regularidade, a tendência é ter menos descompensações, menos episódios agudos e um uso mais previsível dos recursos do plano de saúde. Para o RH, isso significa uma gestão mais organizada da saúde populacional.
Para a indústria farmacêutica
Na indústria farmacêutica, o ganho aparece na capacidade de ampliar o alcance dos tratamentos e acompanhar o comportamento de consumo com mais nitidez. O PBM cria um canal estruturado de acesso a medicamentos, com critérios definidos e operação integrada à rede credenciada.
Na prática, isso aumenta a capilaridade. Um medicamento incluído em programa de benefício em medicamentos pode chegar a pacientes que teriam mais dificuldade de manter a compra com frequência. Esse alcance maior fortalece a continuidade do tratamento e também amplia a visibilidade sobre a jornada de uso.
Os dados de consumo reforçam esse valor. A indústria consegue observar frequência de retirada, regiões com maior ou menor adesão e momentos em que o paciente tende a interromper o tratamento. Com esse tipo de informação, fica mais fácil ajustar iniciativas e entender onde estão os gargalos de acesso.
Para farmácias
Nas farmácias, os efeitos aparecem de forma bem concreta no dia a dia. Um deles está no fluxo de clientes. Pacientes vinculados a PBM costumam retornar com mais frequência para compras recorrentes, sobretudo em tratamentos de uso contínuo.
Esse movimento também favorece a fidelização. Quando o paciente encontra uma jornada simples, com validação rápida e benefício aplicado no momento da compra, a experiência tende a gerar recorrência. E recorrência, no varejo farmacêutico, tem peso real.
Um exemplo ajuda a visualizar. Imagine uma pessoa em tratamento para diabetes que já sabe em qual farmácia encontra o medicamento com condição diferenciada e atendimento fluido. A chance de repetir esse caminho nas próximas compras aumenta bastante. Com o tempo, esse hábito fortalece a relação com o ponto de venda.
No conjunto, o PBM produz ganhos diferentes para cada agente, mas todos se conectam a um mesmo eixo: mais regularidade no acesso, mais visibilidade sobre o consumo e decisões mais bem orientadas ao longo da jornada.
 PBM nas farmácias: como adotar e operar
PBM nas farmácias: como adotar e operar
Depois de entender o papel do PBM no ecossistema, surge uma dúvida prática para o varejo farmacêutico: como colocar isso de pé no dia a dia? Existe um caminho padrão? E o que muda na rotina da loja quando o programa entra em operação?
A adoção do PBM envolve decisões técnicas e operacionais que afetam diretamente o atendimento e a experiência do cliente.
Como ter PBM na farmácia?
O primeiro passo passa pela integração com sistemas de ponto de venda. A farmácia precisa estar conectada a uma plataforma que valide elegibilidade, reconheça o paciente e aplique o benefício em tempo real. Sem essa integração, o processo perde agilidade e abre espaço para falhas.
Outro ponto importante envolve as parcerias. A adesão ao PBM depende de acordos com gestores do programa, que fazem a ponte com a indústria farmacêutica e definem as regras de operação. Esses acordos estabelecem quais medicamentos fazem parte, quais condições são aplicadas e como a farmácia participa da rede.
A entrada no programa, portanto, exige alinhamento técnico e comercial.
Como administrar PBMs no ponto de venda
E depois que o PBM já está ativo, como funciona a gestão dentro da loja?
A operação precisa ser incorporada à rotina. Isso inclui validar rapidamente o benefício, orientar o cliente sobre as condições disponíveis e garantir que o processo aconteça sem gerar filas ou dúvidas no balcão.
Também entra aqui o acompanhamento interno. Monitorar o volume de transações, identificar dúvidas recorrentes e ajustar o fluxo de atendimento ajudam a manter a operação mais eficiente.
Outro ponto importante é a padronização. Quando a equipe entende bem o processo, o atendimento ganha consistência. Isso reduz erros e melhora a experiência de quem utiliza o programa.
O papel do balconista na experiência do cliente
No fim do processo, existe uma figura que faz diferença direta na percepção do cliente: o balconista. É ele quem traduz o funcionamento do PBM no momento da compra.
Um atendimento claro, que explica como o benefício funciona e orienta sobre o uso correto do medicamento, tende a aumentar a confiança do paciente. E confiança, nesse contexto, influencia a decisão de voltar.
Pense em um cliente que chega com dúvidas sobre o valor ou sobre a continuidade do tratamento. Quando encontra um profissional preparado, que resolve a questão com rapidez e segurança, a experiência muda. E essa experiência pesa na escolha da farmácia nas próximas compras.
Agora, na prática, o que faz diferença no atendimento?
Começa pela abordagem. Perguntar se o cliente já utiliza algum programa de benefício em medicamentos ajuda a identificar oportunidades de uso do PBM logo no início da conversa. Muitas vezes, a pessoa tem direito ao benefício e ainda não sabe.
Outro ponto importante está na validação rápida. Conferir CPF ou dados necessários sem demora evita filas e reduz atrito no atendimento. Quanto mais fluido o processo, melhor a percepção do cliente.
A comunicação também precisa ser direta. Explicar como o desconto foi aplicado, qual é o valor final e se aquele medicamento faz parte do programa ajuda a evitar dúvidas na próxima compra. Transparência aqui faz diferença.
Além disso, vale orientar sobre continuidade. Se o medicamento é de uso recorrente, indicar quando será necessário retornar e reforçar a importância de manter a regularidade contribui para uma experiência mais completa.
E tem um detalhe que costuma passar despercebido: o acompanhamento do histórico. Quando possível, reconhecer que aquele cliente já utiliza o PBM e antecipar suas necessidades agiliza o atendimento e cria proximidade.
No dia a dia da farmácia, são essas ações simples que transformam o uso do PBM em uma experiência mais consistente para o cliente.
 O papel dos dados e da tecnologia no PBM
O papel dos dados e da tecnologia no PBM
O que sustenta esse modelo ao longo do tempo? Como ele deixa de ser apenas uma operação eficiente e passa a orientar decisões em saúde? A resposta está no uso consistente de dados e na capacidade tecnológica de organizar essas informações em escala.
Como os dados estruturam a gestão em saúde
Cada transação registrada no PBM gera um dado. Isoladamente, esse dado tem pouco valor. Quando analisado em conjunto, ele revela padrões.
É nesse ponto que entram conceitos como RH Analytics e data driven care. Na prática, isso significa acompanhar o comportamento de uso de medicamentos, identificar variações ao longo do tempo e entender onde estão os principais pontos de atenção.
Usando o exemplo já mencioado, quando há uma queda na frequência de retirada de um medicamento de uso contínuo, esse movimento pode indicar interrupção no tratamento. Com essa leitura, a empresa consegue agir antes que o problema evolua.
Desafios e soluções na implementação
Mas organizar esse fluxo de dados não acontece sem desafios. Um dos primeiros pontos envolve a integração entre sistemas. Farmácias, indústria, empresas e operadoras precisam conversar entre si, com dados consistentes e atualizados.
Outro fator importante está na proteção das informações. A LGPD exige cuidado no tratamento dos dados de saúde, com regras claras sobre coleta, armazenamento e uso.
Para lidar com esses pontos, as soluções de PBM precisam combinar arquitetura tecnológica robusta com governança de dados bem definida. Isso inclui padronização de informações, segurança e controle de acesso.
Sem essa base, o dado perde confiabilidade. E, sem confiabilidade, a tomada de decisão fica comprometida.
Como comparar soluções de PBM
Diante de diferentes fornecedores no mercado, surge uma dúvida prática: o que avaliar na escolha de um PBM?
O primeiro critério envolve a capacidade de integração. A solução precisa se conectar com sistemas de farmácias, empresas e operadoras sem gerar fricção.
Outro ponto está na qualidade da base de dados. Não basta coletar informações. É preciso garantir consistência, atualização e capacidade de análise.
Também entra aqui a capacidade analítica. Soluções mais maduras conseguem transformar dados em leituras acionáveis, com indicadores claros e acompanhamento contínuo.
Por que a Funcional Health Tech é referência
Quando se fala em PBM no Brasil, a Funcional Health Tech é a primeira escolha porque combina escala, tecnologia e inteligência de dados.
A empresa opera com uma base ampla de usuários e uma rede extensa de farmácias, o que permite consolidar informações em grande volume. Essa escala amplia a capacidade de leitura sobre o comportamento de consumo de medicamentos no país.
Além disso, a estrutura tecnológica permite organizar esses dados e transformá-los em informação útil para empresas, indústria e operadoras. Isso inclui análises mais aprofundadas, acompanhamento de indicadores e suporte à tomada de decisão.
Outro ponto relevante está na conexão entre os diferentes agentes do ecossistema. Ao integrar indústria, farmácias e empresas em uma mesma lógica operacional, a Funcional consegue sustentar o funcionamento do PBM com consistência ao longo do tempo.
No conjunto, esses fatores ajudam a explicar por que a empresa é uma das principais referências no desenvolvimento de soluções de acesso a medicamentos no Brasil.
 PBM no Brasil e no mundo: cenário e tendências
PBM no Brasil e no mundo: cenário e tendências
O mercado global de PBM já ultrapassa 475 bilhões de dólares em 2025, com projeção de atingir cerca de 674 bilhões de dólares até 2032, o que representa um crescimento médio anual (CAGR) de 6,2%, segundo estimativa de mercado da Intel Market Research. Relatórios de consultoria como o da Mordor Intelligence reforçam que esse crescimento é puxado por doenças crônicas, aumento de gastos com medicamentos e maior adoção de modelos baseados em valor, em que PBMs gerenciam formularios e negociam preços junto a indústria e farmácias.
No Estados Unidos, o modelo atinge grau mais avançado: projeções indicam que o mercado de PBM deve chegar perto de 950 bilhões de dólares até 2028, com crescimento anual próximo de 7% entre 2024 e 2028, segundo análise da empresa de consultoria Tanner Research citada no LinkedIn Pulse. Esses dados mostram que países com sistemas de saúde privados e com forte presença de planos de saúde privados vêm consolidando as PBMs como “gatekeepers, ou controladores de acesso” da gestão farmacêutica, combinando descontos, redes de farmácias e plataformas digitais.
Na Europa e Ásia‑Pacífico, a expansão é mais lenta, mas segue a mesma lógica: governos e seguradoras buscam PBMs para reduzir custos com medicamentos, aumentar adesão e apoiar políticas de uso racional de antibióticos e genéricos. Em países como Alemanha, França, Reino Unido e Japão, reformas sanitárias recentes reforçam a necessidade de sistemas de gestão de benefícios farmacêuticos, com maior transparência sobre preços e utilização.
Estágio atual do PBM no Brasil
No Brasil, o conceito de PBM em medicamentos começou a se consolidar no final da década de 1990 e passou a ser formalmente reconhecido como ferramenta de gestão de benefícios farmacêuticos na esfera privada de saúde. De acordo com um estudo acadêmico publicado na SciELO, ressaltam que programas de Benefício em Medicamentos (PBM) têm dois objetivos principais: oferecer descontos no custo de medicamentos para empresas e beneficiários e gerar dados sobre o perfil de consumo de produtos, especialmente para doenças crônicas, como hipertensão.
Dados setoriais de mercado mostram que o segmento brasileiro de PBM está em fase de expansão: estimativas apontam que o PBM no Brasil deve atingir cerca de 4,5 bilhões de dólares até 2028, com crescimento médio anual próximo de 6% entre 2024 e 2028, segundo a referida análise publicada via LinkedIn Pulse. Esse cenário está diretamente ligado ao crescimento da saúde suplementar privada, com cerca de 25% da população usuária de planos privados.
A Agência Nacional de Saúde Suplementar (ANS) também menciona, em documento técnico sobre gerenciamento de doenças crônicas, o PBM como instrumento de racionalização de custos e controle de dispenses farmacêuticas, reforçando que esse modelo pode ser usado para melhorar adesão e monitorar o uso de medicamentos de alto custo. Essa referência institucional aproxima o PBM das políticas de saúde do país, embora, ainda hoje, o modelo se concentre mais em empresas e planos privados do que em programas públicos de larga escala.
Digitalização e integração de sistemas
No Brasil, muitos programas de PBM já operam sobre sistemas informatizados que se conectam diretamente às farmácias, permitindo atualização automática de preço, descontos e elencos de medicamentos elegíveis. Essa integração reduz falhas de cadastro, acelera o ressarcimento entre operadoras e redes de farmácias e permite maior rastreabilidade do uso de medicamentos, especialmente em terapias de longo prazo.
Relatórios de consultoria de mercado indicam que, globalmente, PBMs estão migrando para plataformas digitais integradas, que combinam dados de operadoras, farmácias, laboratórios e sistemas eletrônicos de saúde, permitindo gestão em tempo real de formularios, autorizações prévias e limites de dispensa. No Brasil, a tendência segue nessa direção, com aumento de contratação de PBMs por grandes corporações e redes de farmácias, que buscam não só reduzir custos, mas também monitorar adesão, fidelizar beneficiários e integrar serviços de saúde digital.
Modelos preditivos e analytics em saúde
Internacionalmente, PBMs e gestores de saúde vêm adotando modelos preditivos baseados em análises de dados clínicos e de dispensa farmacêutica para antecipar abandono de tratamento, risco de hospitalização e desperdício de medicamentos. Estudos como o publicado na plataforma PMC e sites acadêmicos mostram que combinar dados de prontuário eletrônico, registros de dispensa e variáveis sociais permite prever com maior precisão desfechos como readmissões e mortalidade, o que já orienta programas de intervenção em alguns sistemas de saúde.
 FAQ PBM
FAQ PBM
Depois de percorrer todo o funcionamento do PBM, algumas perguntas ainda costumam aparecer. E aqui vale ir direto ao ponto, com respostas claras e úteis para quem está avaliando ou já utiliza esse modelo.
PBM substitui plano de saúde?
Não. O PBM atua de forma complementar. Ele facilita o acesso a medicamentos e contribui para a continuidade do tratamento, enquanto o plano de saúde cobre consultas, exames e procedimentos. Na prática, os dois atuam em momentos diferentes da jornada. Quando o uso de medicamentos se mantém regular, a tendência é reduzir a necessidade de intervenções mais complexas.
Qual a diferença entre PBM e benefício farmácia?
Os dois termos aparecem juntos com frequência, mas não são sinônimos. O benefício farmácia costuma se referir à oferta de acesso a medicamentos com desconto ou subsídio. Já o PBM envolve uma estrutura mais ampla, que inclui gestão, integração entre agentes e uso de dados para acompanhamento. Ou seja, o benefício faz parte da experiência. O PBM organiza essa experiência dentro de um sistema.
O PBM funciona para qualquer tipo de medicamento?
Depende do programa. Os medicamentos incluídos seguem critérios definidos, que consideram relevância clínica, perfil da população atendida e acordos com a indústria farmacêutica. Por isso, é comum encontrar maior presença de tratamentos para doenças crônicas, além de alguns medicamentos de uso agudo. Antes da compra, vale consultar quais itens fazem parte do programa disponível.
Como os dados do PBM são utilizados pelas empresas?
Os dados ajudam a acompanhar padrões de uso de medicamentos ao longo do tempo. Com isso, empresas conseguem identificar sinais de descontinuidade em tratamentos, entender melhor o perfil de saúde da população e orientar ações de cuidado com mais precisão. Esse acompanhamento não expõe informações individuais. Ele trabalha com dados organizados e tratados conforme as regras de proteção de dados.
Pequenas empresas podem oferecer PBM?
Sim. O acesso ao PBM não está restrito a grandes empresas. Hoje existem soluções adaptadas a diferentes portes, o que permite que pequenas e médias empresas também utilizem o programa como parte da gestão de saúde dos colaboradores. O formato pode variar de acordo com o fornecedor, mas o princípio de funcionamento se mantém.
Como saber se tenho acesso ao PBM?
O acesso ao PBM costuma estar vinculado a uma empresa, operadora de saúde ou programa específico. A forma mais rápida de verificar é consultar o RH da empresa, o plano de saúde ou diretamente uma farmácia credenciada. Em muitos casos, a validação pode ser feita pelo CPF no momento da compra. Assim, o próprio sistema informa se o benefício está disponível e quais condições se aplicam.
 Conclusão
Conclusão
Como vimos, o PBM organiza uma parte da jornada que, muitas vezes, passa despercebida: o momento em que o tratamento precisa continuar fora do consultório. E por que isso importa? Porque é nesse intervalo que muitas decisões acontecem. Comprar ou adiar. Manter ou interromper. Seguir ou abandonar. Quando o acesso a medicamentos se torna mais viável e previsível, essas decisões tendem a caminhar em outra direção.
O programa de benefício em medicamentos atua justamente nesse ponto. Ele conecta os agentes envolvidos, registra o que acontece ao longo do uso e cria condições para uma gestão mais próxima da realidade. Com isso, empresas passam a acompanhar melhor a saúde da população, a indústria entende com mais clareza o comportamento de consumo e as farmácias operam com mais consistência no atendimento.
Para quem está na gestão, a pergunta deixa de ser apenas quanto está sendo gasto e passa a incluir como esse gasto está distribuído ao longo da jornada. E essa mudança de olhar faz diferença na forma de conduzir o cuidado. Nesse cenário, o PBM se consolida como uma ferramenta relevante dentro da gestão de saúde, com impacto direto na continuidade dos tratamentos e na organização dos recursos.
Se a sua empresa busca mais visibilidade sobre o uso de medicamentos e quer estruturar esse cuidado com base em dados, vale conhecer de perto como as soluções da Funcional Health Tech podem apoiar esse processo.
Martha Marques Nogueira é jornalista e criadora de conteúdo há 20 anos. Para a Funcional, escreve sobre benefícios corporativos, saúde e bem-estar.